痛みの病態の評価
【目次】
1.用語の定義と分類
3.侵害受容性疼痛の評価
4.神経障害性疼痛の評価
5.痛覚変調性疼痛の評価
6.心因性疼痛
7.まとめ
1.用語の定義と分類
2021年に国際疼痛学会(IASP)が第3の痛みの機構分類としてNociplastic pain(痛覚変調性疼痛)という新たな用語を発表した。それに伴い痛みを引き起こす要因はNociceptive pain:侵害受容性疼痛、Neuropathic pain:神経障害性疼痛、Nociplastic pain:痛覚変調性疼痛の3つに分類されることとなった。
痛覚変調性疼痛という用語が出るまでは非器質的疼痛、心理社会的疼痛、機能性疼痛症候群、中枢機能障害性疼痛といった言葉もあり、病態や定義が確定されていなかった。(三木健司:外傷性頚部症候群,ペインクリニック 39: S115-S122, 2018)
用語の定義(https://www.iasp-pain.org/resources/terminology/)
u Nociceptive pain:侵害受容性疼痛
Ø Pain that arises from actual or threatened damage to non-neural tissue and is due to the activation of nociceptors.
Ø 非神経組織の実際の損傷またはそのおそれから生じる痛みで、侵害受容器の活性化に起因する。
u Neuropathic pain:神経障害性疼痛
Ø Pain caused by a lesion or disease of the somatosensory nervous system.
Ø 体性感覚神経系の損傷や疾患により生じる痛み。
u Nociplastic pain:痛覚変調性疼痛
Ø Pain that arises from altered nociception despite no clear evidence of actual or threatened tissue damage causing the activation of peripheral nociceptors or evidence for disease or lesion of the somatosensory system causing the pain.
Ø 侵害受容の変化によって生じる痛みであり、末梢の侵害受容器の活性化をひきおこす組織損傷、またはそのおそれがある明白な証拠、あるいは痛みをひきおこす体性感覚系の疾患や傷害の証拠がないにもかかわらず生じる痛み。

【痛覚変調性疼痛症候群のカテゴリー】
痛覚変調性疼痛というメカニズムが主体の疾患名が以下になる。これは中枢性感作症候群のカテゴリーと類似しているところもある。
Ø 慢性広範性疼痛
Ø 線維筋痛症
Ø 原因不明の慢性腰痛(非特異的腰痛)
Ø 慢性顎関節症
Ø 過敏性腸症候群
Ø 慢性一次性膀胱痛症候群
Ø 慢性一次性骨盤痛症候群(男性・女性)
(Fitzcharles, M. A., et al.: Nociplastic pain: towards an understanding of prevalent pain conditions. The Lancet. 397: 2098-2110, 2021)
痛覚変調性疼痛は単一の病名ではなく、上記の症候群(疾患名)を引き起こす病態を指す。
この分類が世界の標準となるが、実際の発生頻度とその病態の個人的解釈から以下の分類図を提案する。

2.痛みの発生機構の評価
国際疼痛学会で提示された痛覚変調性疼痛の臨床判定基準は以下の通りである。
IASPの臨床判断基準
- 3ヶ月以上の痛み
- 別々より領域の痛みの分布
- 侵害受容性や神経障害性のメカニズムでは十分説明できない痛み
- 痛覚過敏(機械的や温・冷アロディニア、誘発性疼痛過敏症評価後に残存する痛み)
これを基にNijisらは判断のフローチャートを作成している。
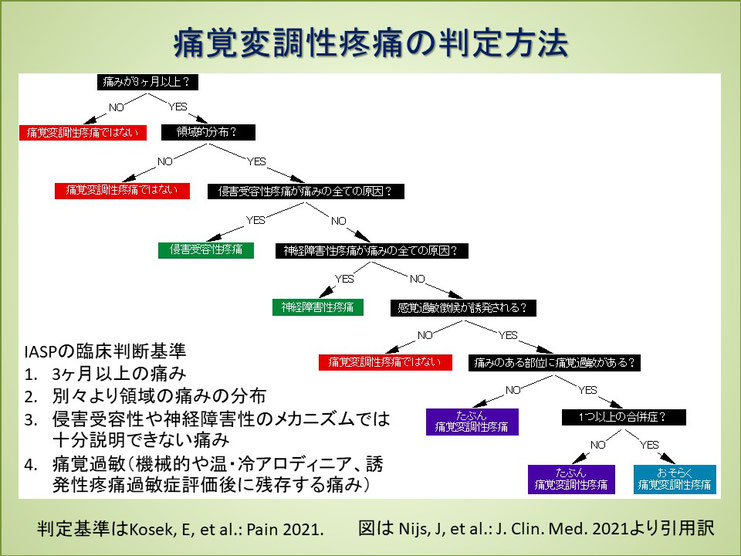
Kosek, E, et al.; Sterling, M. Chronic nociplastic pain affecting the musculoskeletal system: Clinical criteria and grading system. Pain 2021.
Nijs, J, et al.: Nociplastic Pain Criteria or Recognition of Central Sensitization Pain Phenotyping in the Past, Present and Future, J. Clin. Med. 2021, 10, 3203
このプロセスは明確で、痛みの期間と分布で対象を限定し、侵害受容性疼痛、神経障害性疼痛を除外して、残ったものが痛覚変調性疼痛の可能性がある。検査で感覚過敏と痛覚過敏が確認できれば可能性が高いと判断する。必ずしもこのプロセスに従う必要は無く、あくまで考え方である。
ここで大切なのは侵害受容性疼痛と神経障害性疼痛をしっかり判別することである。
3.侵害受容性疼痛の評価
一般的に疼痛評価は問診から始まり、理学的検査へと勧めていく。その過程で重要なのは重篤な疾患を早期に発見し、専門医に紹介することである。重篤な疾患の徴候としてレッドフラッグサインが上げられる。
[レッドフラッグサイン(腰痛の場合)]
Ø 馬尾症候群
² 尿閉、便失禁、下肢の広範囲な神経症状、歩行困難、サドル麻痺、肛門括約筋の弛緩
Ø 重篤な外傷
Ø 体重減少
Ø がん病歴
Ø 発熱
Ø 静脈注射の使用
Ø ステロイド剤の使用
Ø 50歳以上の患者
Ø 絶え間ない夜間の激痛
Ø 横になっていると痛みが悪化する
(New Zealand Acute Low Back Pain Guide, 2004,p8 より引用、訳)

侵害受容性疼痛の中でも重篤なものをレッドフラッグサインとして鑑別し、それ以外の重篤ではない有痛性症状を持つ患者の病態を評価していく。問診では現病歴、既往歴、疼痛誘発動作、疼痛の日内変動等の情報から病変部位と病態を予測して理学的検査を行い、痛みの原因を追求していく。このプロセスは多くの知識と思考のトレーニングが必要で、書籍を読むだけでは習得できない。クリニカルリーズニングを組み入れたセミナーを受講することや、経験豊かなセラピストの臨床を見学し、思考過程を質問することが必要である。
侵害受容性疼痛を引き起こす病態にも様々なものがある。
u 外因
Ø 物理的因子:熱、機械的刺激、紫外線
• 火傷、打撲(靭帯損傷)
Ø 化学的因子:強酸、強アルカリ、有害薬品
• 湿疹、火傷、イタイイタイ病等
Ø 生物的因子:細菌、ウイルス、寄生虫
• 感染性関節炎、外傷後の化膿
u 内因
Ø 免疫システムの異常:アレルギー、自己免疫異常
• アトピー性皮膚炎、RA
Ø 代謝異常:炎症物質の産生、臓器の機能異常
• 痛風、石灰沈着性腱炎
Ø 機械的ストレス
• 腱鞘炎、変形性膝関節症
u その他:癌、腫瘍
(松原貴子 他:ペインリハビリテーション,三輪書店,2011に加筆)
しかし、実際の臨床では筋スパズムが非常に多く、次に外傷やオーバーユースによる炎症がある。更に上記の病態はDrが鑑別診断しているので、PTが治療する患者での筋スパズムの比率は更に高い。
筋スパズムの次に多いのは組織損傷・炎症である。
[運動器の組織損傷・炎症の症候と徴候]
Ø 明らかな受傷機転
Ø 安静時痛
Ø 運動で痛みの増強
Ø 抵抗運動検査で強い痛みや脱力
Ø 関節へのストレス検査で異常可動性や強い痛み(防御収縮で正しく検査できないこともある)
これらに該当していても筋スパズムだけということもあり、徒手療法での反応から病態を判断していく。局所的炎症の確認には超音波検査も有用である。
4.神経障害性疼痛の評価
侵害受容性疼痛の評価と並行して神経障害性疼痛の評価を行う。神経単独の障害は少なく、神経周辺の障害に付随して神経障害性疼痛を来すことが多い。例えば手根管症候群では手根管の炎症の腫脹により正中神経が圧迫を受け、神経障害性疼痛を引き起こす。ただし必ず神経障害性疼痛を引き起こすわけではなく、手根管を構成する軟部組織の侵害受容性疼痛だけのこともある。
神経障害性疼痛の診断に関しては神経障害性疼痛薬物療法ガイドライン 改訂第2版 2016に紹介してあるアルゴリズムが有用である。

図の引用元
Treede RD, Jensen TS, Campbell JN, et al: Neuropathic pain: Redefinition and a grading system for clinical and research purposes. Neurology 2008; 70:1630‒1635
神経障害性疼痛のスクリーニングの方法としてPain DETECTが開発されている。神経障害性疼痛薬物療法ガイドラインにも記載されているが、この評価表はあくまでもスクリーニングツールであり、その結果を診断に置き換えてはいけない。主観的症状と客観的検査において解剖学的神経支配に一致した異常所見を確認する必要がある。最近、変形性膝関節症に神経障害性疼痛があるという論文やセミナーでの報告があるが、その元文献はPain DETECTのみで判断したものであり、誤用である。

https://journals.plos.org/plosone/article?id=10.1371/journal.pone.0068013
神経障害性疼痛と侵害受容性(炎症性)疼痛の特徴の相違点については下記の表にまとめてある。

これらの情報も参考にして侵害受容性疼痛と神経障害性疼痛を判別していく。この両者に該当しないものは痛覚変調性疼痛の可能性がある。
5.痛覚変調性疼痛の評価
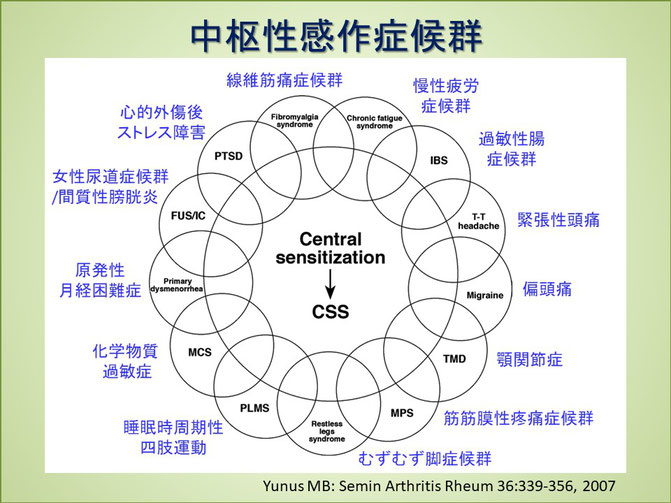
痛覚変調性疼痛は中枢性感作症候群の一部に該当する。Yunusはこれまで客観的な病理的変化が確認できないために、心因性で片付けられてしまっていた様々な症候群に共通する病態の概念を提案した。これによって疾患の理解と新たな治療の方向性が進んだと思われる。
Nijsらは中枢性感作疼痛(痛覚変調性疼痛)を分類するための基準を7か国18名の痛みの専門家と共に作成した。
J Nijs, et al.: Applying Modern Pain Neuroscience in Clinical Practice: Criteria for the Classification of Central Sensitization Pain, Pain Physician 2014; 17:447-457
【結果】大きく2段階からなる基準
u 神経因性疼痛を除外する
Ø IASPによる神経因性疼痛の診断基準を用いる
u 侵害受容性疼痛と中枢性感作疼痛を分類する
Ø アルゴリズムを用いて3つの分類基準でスクリーニングする
• 疾病や病態の自然経過や程度と不釣り合いな痛みの強さや活動制限がある
• 広範囲の疼痛、アロディニア、痛覚過敏がある
• 筋骨格器系と関係しない感覚過敏(Central Sensitization Inventoryで40点以上)

Central Sensitization Inventory (CSI)検査の評価表
[日本語版]
Tanaka K, Nishigami T, et al. Validation of the Japanese version of the Central Sensitization Inventory in patients with musculoskeletal disorders. PLoS ONE (2017) 12(12): e0188719
Supporting information S1 Table. The Japanese version of CSI.
https://journals.plos.org/plosone/article?id=10.1371/journal.pone.0188719
[短縮版]
Nishigami T, Tanaka K, et al: Development and psychometric properties of short form of central sensitization inventory in participants with musculoskeletal pain: A cross-sectional study. PLoS ONE (2018) 13(7): e0200152.
https://journals.plos.org/plosone/article?id=10.1371/journal.pone.0200152
神経因性疼痛の判断は前に紹介したアルゴリズムとほぼ同様のプロセスで行う。神経因性疼痛と中枢性感作疼痛(痛覚変調性疼痛)の違いを比較した表により、より的確に判断ができる。この中でも特に感覚障害の部位が神経解剖学的に合うかどうかが重要であると論文でも記載されている。

痛覚変調性疼痛は新たな病態の概念であり、客観的な検査法が存在しない。そのため患者の訴えと症状の詳細な確認が重要となる。このアルゴリズムだけで判断しきれない部分もある。そのため論文でも痛覚変調性疼痛の判断に参考となる情報を詳細に述べている。

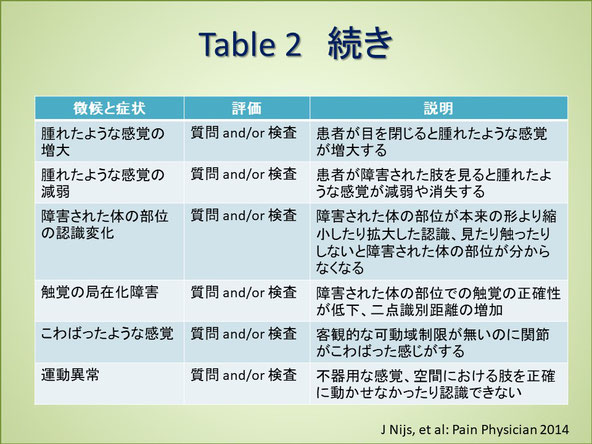
【J Nijsらの論文より抜粋】
Ø 慢性痛の患者にはCS(中枢性感作)を合併することが多いが、CSは慢性痛に限られたものではない。例えば、むち打ちによる機能障害を持った患者では、受傷後7日以内のかなり早期から感覚器系の異常を生じることがあり、その場合は慢性化に至る予測因子になりうる。
Ø 神経障害性疼痛の存在はCSの可能性を除外するものではないし、逆も同じである。
Ø 局所的な感作は急性炎症の自然な過程である。
Ø Table2に加えて有益な患者への質問は、治療に対する反応である。侵害受容器を対象とした治療に反応しない、治療に対して一貫性のない又は予測不可能な反応、様々な治療に耐えられない、治療への反応として様々な刺激への感覚過敏が急に増加する、侵害受容性疼痛の患者によく見られる以上の症状の悪化など。
Ø CSの過程には不適応な心理社会的因子や感情的因子が重要な役割を果たしているというエビデンスがあるが、CS疼痛の分類基準には含めなかった。その理由は慢性痛患者の実験的疼痛の間、抑うつ症状、不安、破局化思考は痛みの感度や脳活動に関係しなかったという研究結果に基づく。またCS疼痛の分類に関して不適応な心理社会的因子や感情的因子の感度や特異度のデータがない事が重要な理由である。CSのない慢性痛の患者にも不適応な心理社会的因子や感情的因子が存在することも分類基準に含むには不適切である。
Ø この分類アルゴリズムには客観的な基準が欠けている。今のところCS疼痛の客観的なバイオマーカーはほとんど証明されていない。
Ø CSは心の機能障害ではなく、むしろ脳や脊髄の疾患である。それゆえ脳が重要な治療対象になるべきである。これは最新の神経科学によるエビデンスでは患者にCSのメカニズムを説明することで達成でき、そのアプローチは患者に高い満足感があり、様々な慢性痛の患者に有効であることが証明されている。神経科学的教育Neuroscience Educationは患者が痛みに関する議論の理解を深め(客観的なバイオマーカーがない事含め)、そして活動や運動療法にtime-contingentアプローチ(認知行動療法?)が必要である。
以上の情報を参考に痛覚変調性疼痛を判別し、治療の方向性を見極めることが大切である。
6.心因性疼痛の評価
今まで説明した侵害受容性疼痛、神経障害性疼痛、痛覚変調性疼痛のどれにも当てはまらない場合に、心因性疼痛を疑う。この判断が最も困難である。
心因性疼痛の疾患群の傾向
Ø うつ病・不安性障害
l 精神病理と苦悩の占める比重が大きい。緊張と深睡眠減少を介して筋膜性疼痛を誘発しうる。
Ø 身体表現性障害(身体化障害、心気症)
l 性格と精神病理、ストレスが同等の比重をもっている。特に心気症では「とらわれ」の精神病理が中心。
Ø 転換性障害(いわゆるヒステリー)
l 性格と精神病理、ストレス、報酬が同等の比重。痛みを訴えることによる疾病利得(報酬)を無意識のうちに求めている。(意識的な詐病とは異なる)
(土井永史 編著:心因性疼痛の診断と治療,真興交易,2003)
医師においてもその診断が難しい心因性疼痛をセラピストが判断することはほぼ不可能である。整形外科医とセラピストが診断、評価、治療、トレーニングを行っても改善しない場合に、心療内科の受診を勧める。「もしかしたら精神的な問題が隠れているかもしれないので、一度受診していただけませんか?」という医師からの説明が大切である。
「原因不明の痛み=心因性の痛み」と安易に決めつけてしまうことに痛みの専門家は警鐘を鳴らしている。患者さんの声にしっかりと耳を傾けることが重要である。(今野孝彦:線維筋痛症は改善できる,保健同人社,2011)
7.まとめ
² 痛みの発生機構には侵害受容性疼痛、神経障害性疼痛、痛覚変調性疼痛の3つがある。
² まず侵害受容性疼痛と神経障害性疼痛の評価、判別を行う。
² どちらにも当てはまらない場合に痛覚変調性疼痛を疑い、その評価を行う。
² 3つの病態が混在している場合もある。
² 治療を行っても改善しない場合は再度、病態の評価を行う。(MRI撮影や血液検査等の追加情報も必要)
² 更に治療を変更や継続をしても改善しない場合に心因性疼痛を疑い、心療内科の受診を医師から勧めてもらう。
